À titre informatif seulement, ne constitue pas un avis médical ou juridique. Veuillez consulter votre médecin ou votre chirurgien.
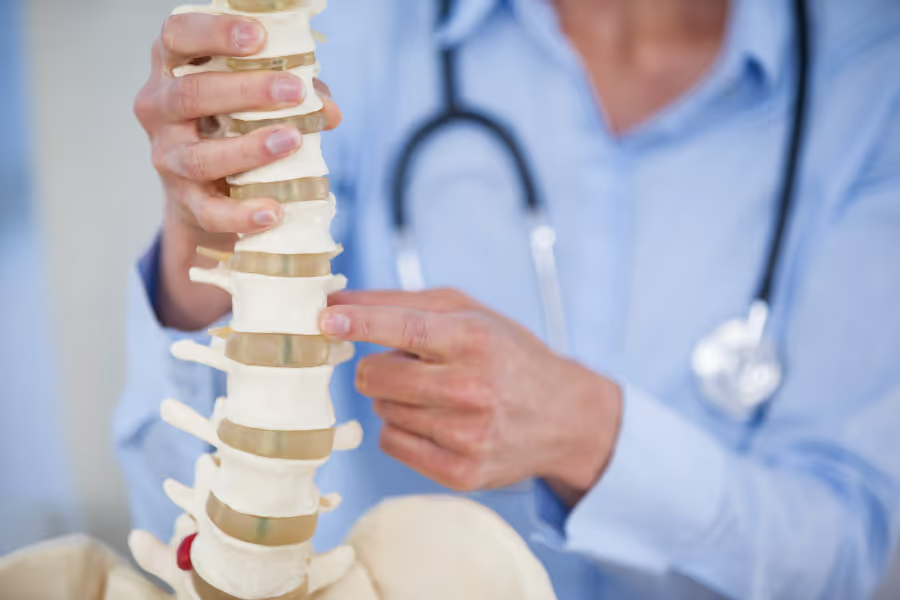
La fusion vertébrale est une chirurgie qui unit deux vertèbres ou plus afin qu'elles se déplacent comme une seule unité solide. Imaginez-le comme un pontage d'une section instable de la colonne vertébrale pour arrêter les mouvements douloureux et protéger les nerfs.
Le chirurgien atteint le niveau problématique par l'arrière, l'avant ou le côté de votre colonne vertébrale, dégage l'espace autour des nerfs si nécessaire et prépare les surfaces osseuses afin qu'elles fusionnent. Une greffe osseuse (votre propre os, un os de donneur ou un substitut osseux) est placée entre les vertèbres, souvent à l'intérieur d'une cage d'espacement. Des vis et des tiges métalliques (ou des plaques) maintiennent le tout stable pendant que de l'os nouveau se développe à travers l'espace.
Pourquoi le faire? La fusion est utilisée pour les problèmes causés par l'instabilité ou la déformation, tels qu'une vertèbre glissée (spondylolisthésis), certaines fractures, des déformations de la colonne vertébrale comme la scoliose, ou un affaissement discal douloureux et de l'arthrite qui irritent continuellement les nerfs voisins. Contrairement à une prothèse discale, la fusion sacrifie le mouvement à ce niveau pour gagner en stabilité et soulager la pression nerveuse. Les chirurgiens choisissent l'approche (postérieure, antérieure, latérale) et la technique spécifique (TLIF, PLIF, ALIF, LLIF) en fonction de votre anatomie, du problème exact et de la voie qui offre le chemin le plus sûr et le plus direct pour stabiliser la colonne vertébrale.

La durée d'une chirurgie de fusion vertébrale varie considérablement selon le type d'intervention (fusion lombaire à un seul niveau, fusion latérale, fusion multiniveau, fusion lombaire antérieure) et peut durer de 2 à plus de 6 heures.
Prévoyez du temps supplémentaire au centre pour l'enregistrement, l'anesthésie et la récupération. Dans certains cas, un séjour d'une nuit ou de quelques jours est nécessaire.
Enregistrement et marquage
Anesthésie
Positionnement et préparation
Accès (approche)
Décompression (si nécessaire)
Préparer l'espace discal
Mise en place de la cage et de la greffe osseuse
Vis et tiges/plaque
Rinçage et vérification
Fermeture
Réveil et consignes

C’est lors d’une consultation, on décide si la fusion vertébrale est vraiment nécessaire.
Nous examinons attentivement vos examens d’imagerie, discutons de la façon dont vos symptômes affectent votre vie quotidienne et passons en revue toutes les options de traitement raisonnables. L’objectif est de s’assurer que la chirurgie ne soit recommandée que lorsqu’elle est susceptible d’apporter un bénéfice réel et durable.
Le Dr Heran reçoit des patients de partout au pays à Vancouver, en Colombie-Britannique. Visitez son profil.

Chaque colonne vertébrale est unique — suivez le plan de votre chirurgien. Une progression constante et régulière est préférable à un effort excessif.
Les étapes et les radiographies varient selon le cas (niveau, approche, qualité osseuse). Votre chirurgien déterminera le rythme pour la conduite, le retour à l'école ou au travail et les limites de levage.
La fusion vertébrale est une chirurgie majeure, et les coûts varient considérablement selon les niveaux fusionnés (un ou plusieurs), l'approche (TLIF/PLIF/ALIF/LLIF), l'ajout ou non d'une décompression, les choix d'implants, la durée du séjour et l'expérience du chirurgien ou du centre. Demandez toujours un devis écrit et détaillé.
Au Canada, les cliniques privées facturent entre 25 000 $ et 75 000 $ et plus pour une chirurgie de fusion vertébrale. Cependant, dans les cas à plusieurs niveaux avec d'importantes déformations, les coûts peuvent dépasser 100 000 $.
Aux États-Unis, les coûts varient entre 90 000 $ CA et 200 000 $ CA et plus.
Choisir votre chirurgien est un avantage majeur de la chirurgie privée, voici comment choisir judicieusement.
Expérience et volume d'interventions
Qualifications et formation
Résultats et sécurité
Indications et alternatives
Plan chirurgical et techniques
Imagerie et planification
Accréditation de l'établissement
Intégration de la réadaptation
La transparence des prix
La fusion vertébrale unit deux vertèbres ou plus afin qu'elles forment une seule unité solide. Elle vise principalement à assurer la stabilité et à soulager les nerfs, et non pas seulement à traiter les douleurs dorsales génériques.
La fusion est pertinente lorsqu'il existe une source spécifique et avérée d'instabilité douloureuse ou de déformation qui ne s'est pas améliorée avec des soins non chirurgicaux efficaces, et que l'imagerie le confirme clairement. Un chirurgien du rachis expérimenté (orthopédiste ou neurochirurgien) peut confirmer l'adéquation de l'intervention et élaborer un plan adapté à vos objectifs.
Non, vous n'avez pas besoin de recommandation pour une chirurgie privée de fusion vertébrale au Canada. Vous pouvez prendre rendez-vous directement avec un chirurgien, qui examinera vos options et vos diagnostics.
Les instructions de votre chirurgien sont prioritaires — suivez son plan s'il diffère.
Votre risque personnel dépend de votre état de santé, de la qualité de vos os, des niveaux vertébraux fusionnés, de l'approche chirurgicale (TLIF/PLIF/ALIF/LLIF), de la durée de l'intervention et de la rigueur avec laquelle vous suivez les soins post-opératoires. Discutez de vos risques spécifiques avec votre chirurgien de la colonne vertébrale.
La fusion vertébrale est généralement sûre et efficace lorsqu'elle est clairement indiquée. La plupart des problèmes sont légers et de courte durée; les préoccupations plus importantes incluent l'infection, les caillots sanguins, l'absence de consolidation et le stress au niveau adjacent. Un chirurgien de la colonne vertébrale expérimenté vous expliquera les risques qui vous concernent et comment ils seront minimisés.
Votre situation dépend de la gravité de vos symptômes, de ce que l'imagerie révèle (instabilité, glissement vertébral, affaissement discal sévère, compression nerveuse, déformation), de vos exigences quotidiennes (école/travail/sport) et de l'efficacité des soins non chirurgicaux. Discutez des détails avec votre chirurgien de la colonne vertébrale.
Douleur progressive et perte de fonction
Aggravation des problèmes nerveux
Progression structurelle
Diminution de la qualité de vie et déconditionnement
Chirurgie et récupération plus difficiles par la suite
Inconvénients liés aux médicaments
Si l'instabilité ou la déformation continue d'irriter vos nerfs et de nuire à votre vie quotidienne malgré des soins non chirurgicaux solides, attendre peut signifier plus de douleur, plus d'irritation nerveuse et une opération plus difficile par la suite. Si les symptômes sont légers et stables, un plan de soins non chirurgicaux prudent avec des suivis réguliers peut être sûr. Un chirurgien de la colonne vertébrale expérimenté peut vous aider à choisir le moment qui correspond le mieux à vos objectifs.
Si vous avez encore des questions, n'hésitez pas à nous contacter directement.
Parcourez les chirurgiens de la colonne vertébrale vérifiés partout au Canada. Comparez les prix, les qualifications et les lieux.
PARCOURIR LES CHIRURGIENS

Neurochirurgien ayant grandi dans la région, spécialisé en neurochirurgie à accès minimal et en neurochirurgie endovasculaire; avec un intérêt clinique pour la neurochirurgie cérébrovasculaire, spinale et oncologique, et 21 ans d'expérience.


Un neurochirurgien de grande renommée, reconnu pour la chirurgie mini-invasive de la colonne vertébrale, spécialisé dans les soins complets du cerveau, du cou et du dos, et comptant 8 ans d'expérience.


Un chef de file en reconstruction spinale complexe, chef de la chirurgie de la colonne vertébrale à Hamilton Health Sciences, reconnu pour son expertise en techniques mini-invasives et dans la gestion des déformations rachidiennes et de l'oncologie.