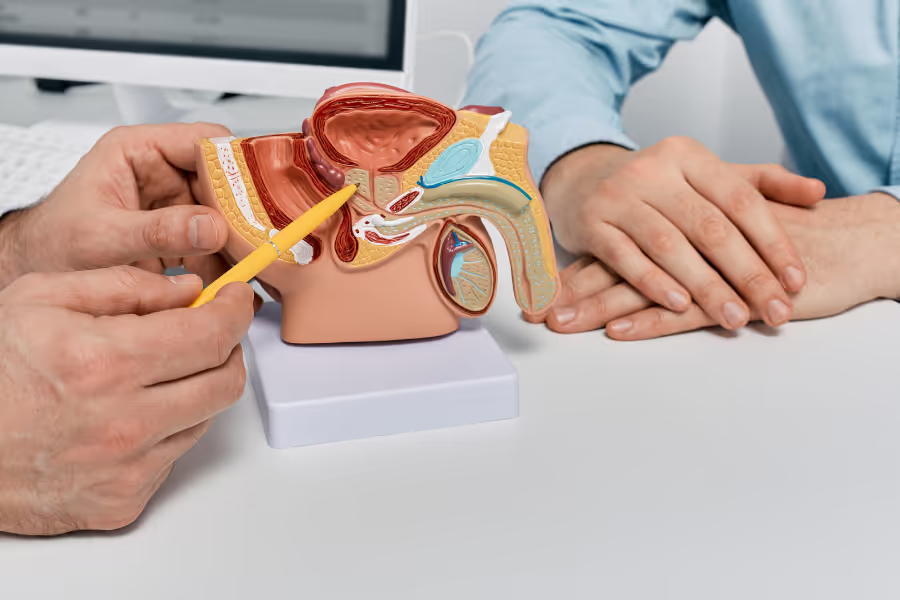
À titre informatif seulement, ne constitue pas un avis médical ou juridique. Veuillez consulter votre médecin ou votre chirurgien.
50% of men develop enlarged prostates (a small gland below the bladder). When this happens, it can squeeze the urethra—the tube urine passes through. This 'traffic jam' can cause a weak stream, urgency, frequent trips (especially at night), and the feeling you didn’t fully empty. It's a condition called benign prostatic hyperplasia (BPH). It's generally non-life threatening, but annoying and occasionally painful.
Avant d'envisager des procédures invasives, de nombreux hommes essaient des médicaments (les alpha-bloquants détendent le canal; les inhibiteurs de la 5-alpha-réductase réduisent la taille de la prostate) et des changements de mode de vie (moins de liquides le soir, modération de la caféine, mictions programmées). Ces approches peuvent réduire les symptômes chez de nombreuses personnes et constituent souvent la première étape.
La RTUP est une intervention hospitalière au cours de laquelle un chirurgien insère une fine caméra par l'urètre et retire l'excès de tissu prostatique de l'intérieur pour élargir le canal. Aucune incision externe n'est nécessaire. À l'aide d'une anse électrique, le chirurgien rase le tissu pour améliorer le flux urinaire et la vidange de la vessie. Elle est considérée comme la « norme d'or » classique car elle élimine directement l'obstruction. La quantité de tissu retirée est adaptée à la taille et à la forme de la prostate, dans le but d'assurer un passage clair de la vessie à l'urètre et une miction plus forte et plus fiable.
Rezūm uses controlled bursts of steam (heated water vapour) delivered through a small device inserted via the urethra. The vapour spreads into the enlarged prostate tissue, and the heat causes those cells to shrink over time. By reducing extra tissue volume, the urethral channel opens and urine can flow more easily. The treatment targets specific areas, including obstructing lobes, with brief injections of vapour. Because it doesn’t cut tissue, it focuses on making the prostate smaller from the inside to relieve pressure on the urinary pathway.
iTIND est un petit dispositif métallique, semblable à un ressort, inséré par l'urètre dans la zone de la prostate pour quelques jours. Sa forme exerce une légère pression sur l'intérieur de la prostate et le col de la vessie, remodelant le canal pour réduire l'obstruction. Une fois qu'il a été en place suffisamment longtemps pour créer ces sillons internes, le dispositif est retiré par l'urètre. L'idée est un remodelage mécanique de l'intérieur pour améliorer le flux urinaire sans retirer de tissu de manière permanente, en utilisant la structure expansive du dispositif pour « sculpter » un passage plus ouvert.
Optilume utilise un cathéter muni d'un ballonnet, inséré par l'urètre jusqu'à la zone prostatique rétrécie. Lorsque le ballonnet est gonflé, il étire la zone rétrécie pour créer un canal plus large. La surface du ballonnet est recouverte d'un médicament qui aide à limiter la prolifération tissulaire là où l'étirement a eu lieu. Après un court instant, le ballonnet est dégonflé et retiré. La combinaison d'un élargissement mécanique et d'une administration localisée de médicaments vise à maintenir le passage plus ouvert afin que l'urine puisse s'écouler plus librement de la vessie.
L'UroLift insère de minuscules implants permanents à l'aide d'un endoscope, via l'urètre. Ces implants agissent comme des embrasses de rideaux, écartant les lobes prostatiques hypertrophiés du canal urétral pour créer un passage ouvert. Aucun tissu prostatique n'est retiré; le tissu est plutôt maintenu en place pour libérer l'urètre de la compression. Le nombre d'implants dépend de l'anatomie. En élargissant physiquement le passage, l'UroLift aide à améliorer la force du jet urinaire et la vidange de la vessie grâce à un « lifting » interne minimalement invasif.
Consultez votre médecin ou votre chirurgien pour déterminer l'option qui vous convient le mieux.

Votre chirurgie ou procédure peut être différente. Confirmez avec votre urologue.
La chirurgie dure de 60 à 120 minutes.
Étapes de base
Durée de la procédure : environ 10 à 20 minutes.
Étapes de base
La pose prend environ 5 à 15 minutes; le retrait environ 5 à 10 minutes quelques jours plus tard.
Étapes de base
La procédure prend environ 15 à 30 minutes.
Étapes de base
Dure environ 15 à 45 minutes.
Étapes de base

Chacun guérit différemment — suivez le plan de votre chirurgien. De meilleurs résultats sont généralement obtenus en suivant scrupuleusement les instructions. De nombreuses cliniques offrent des suivis virtuels.
En général, à quoi s'attendre
Semaine 1
Semaines 2 à 4
Semaines 5 à 8
Semaine 1
Semaines 2 à 4
Semaines 5 à 12
Semaine 1
Semaines 2 à 4
Semaine 1
Semaines 2 à 4
Semaines 5 à 8
Semaine 1
Semaines 2 à 4
Semaines 5 à 8
Votre équipe adaptera les détails à la taille et à l'anatomie de votre prostate ainsi qu'à la procédure exacte; suivez leurs instructions en priorité.
Les frais exacts varient selon la province, la clinique, le prix de l'appareil et la complexité; demandez toujours un devis écrit et détaillé.
Au Canada, les cliniques privées facturent généralement :
Choisir votre urologue est un avantage majeur du secteur privé — utilisez-le à votre avantage.
Expérience et volume d'interventions
Qualifications et formation
Résultats et sécurité
Indications et alternatives
Planification et techniques de l'intervention
Imagerie et planification
Accréditation de l'établissement
Expérience et résultats
Approche personnalisée
Plan périopératoire
Logistique et coûts
Les interventions pour l'HBP sont envisagées lorsque l'hypertrophie de la prostate obstrue le flux urinaire et que des mesures moins invasives n'ont pas donné de résultats. Vous pourriez être un candidat si vous présentez un jet urinaire faible, une urgence ou une fréquence urinaire (particulièrement la nuit), des difficultés à initier, à interrompre ou à vider complètement votre vessie, ou si vous avez déjà souffert de rétention urinaire, d'infections dues à une vidange incomplète, de calculs vésicaux, de saignements de la prostate ou d'une surcharge rénale.
En règle générale, il est conseillé d'essayer d'abord les médicaments et les modifications du mode de vie. Si ces approches ne sont pas suffisamment efficaces ou provoquent des effets secondaires, une intervention pourrait être envisagée. Le choix de l'intervention la plus appropriée dépendra de la taille et de la forme de votre prostate, de vos objectifs personnels (par exemple, la préservation de l'éjaculation) et de la rapidité avec laquelle vous souhaitez obtenir un soulagement.
Non, vous n'avez pas besoin de référence pour une chirurgie ou des interventions privées pour l'HBP au Canada. Vous pouvez prendre rendez-vous directement avec un urologue, qui évaluera votre état, vos symptômes et tout traitement ou diagnostic antérieur.
Here’s a clear, practical guide to help you get ready for TURP, Rezūm, UroLift, iTIND, or Optilume. Your urologist’s instructions come first—follow their plan if it differs.
Your risk depends on your health, prostate size/shape (including a median lobe), the exact procedure (TURP, Rezūm, UroLift, iTIND, Optilume), anesthesia, and how closely you follow after‑care. Discuss your personal risks with your urologist.
Votre situation dépend de vos symptômes (jet faible, besoin urgent d'uriner, mictions nocturnes), des résultats de vos tests (débit urinaire, urine résiduelle, taille de la prostate) et de l'efficacité des options non chirurgicales (médicaments, rééducation vésicale). Discutez des détails avec votre urologue.
Symptômes progressifs et impact sur la vie quotidienne
Tension et dommages à la vessie
Rétention urinaire et urgences
Infections, calculs et saignements
Risque rénal
Traitement plus difficile ultérieurement
Inconvénients liés aux médicaments
Si vous avez encore des questions, n'hésitez pas à nous contacter directement.

Parcourez les urologues agréés partout au Canada. Comparez les prix, les qualifications et les emplacements.
PARCOURIR LES CHIRURGIENS

Urologue certifié FRCSC, avec 25 ans d'expérience et plus de 10 000 procédures réalisées. Expérimenté dans le traitement des maladies de la prostate, de l'incontinence urinaire, de la dysfonction érectile, ainsi que des affections de la vessie et des testicules.


Urologue de premier plan spécialisée en médecine pelvienne féminine et chirurgie reconstructive. Ses domaines d'expertise comprennent le prolapsus des organes pelviens, l'incontinence urinaire (masculine et féminine), les troubles mictionnels et l'HBP.