À titre informatif seulement, ne constitue pas un avis médical ou juridique. Veuillez consulter votre médecin ou votre chirurgien.
Le prolapsus des organes pelviens est courant. 40 % des femmes canadiennes en souffriront, et environ 15 % subiront une intervention chirurgicale.
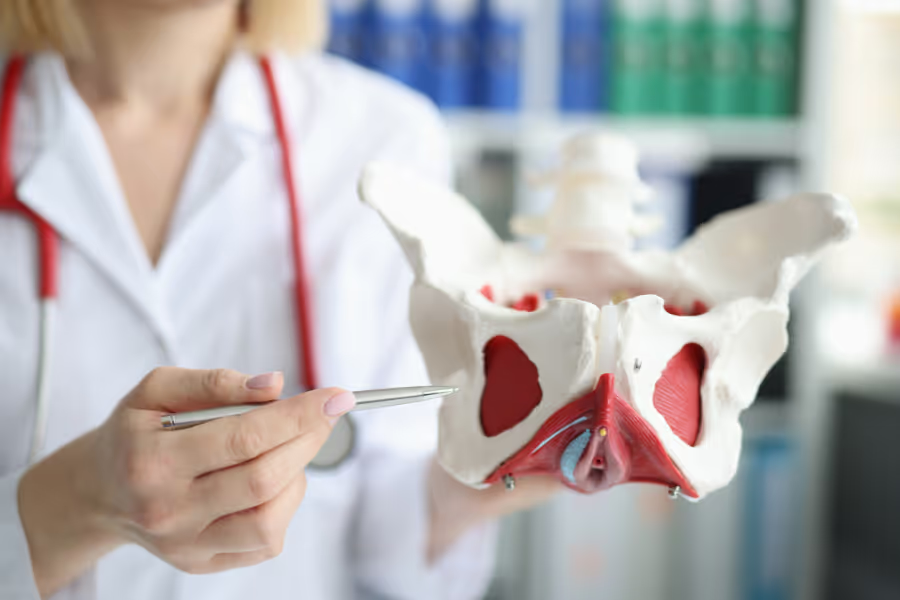
L'opération soulève et soutient les organes qui sont descendus dans le vagin parce que le plancher pelvien — le système de soutien naturel de votre corps — a été étiré ou affaibli. Ces organes peuvent inclure la vessie (cystocèle), l'utérus ou le col de l'utérus (prolapsus utérin), le sommet du vagin après une hystérectomie (prolapsus de la voûte vaginale) et le rectum qui fait saillie vers l'avant (rectocèle).
L'objectif est de restaurer un soutien normal afin que la protrusion disparaisse et que les activités quotidiennes soient plus confortables.
Les chirurgiens peuvent effectuer cette intervention par voie vaginale, par de petites incisions sur l'abdomen à l'aide d'une caméra (laparoscopie ou laparoscopie assistée par robot), ou par une incision ouverte si nécessaire. Ils utilisent des sutures avec les propres tissus du corps (réparation tissulaire native) ou, dans certains cas, une maille chirurgicale pour renforcer le soutien. Les exemples incluent la réparation de la paroi vaginale antérieure ou postérieure, la fixation sacro-épineuse, la suspension utéro-sacrée ou la sacrocolpopéxie pour ancrer le sommet du vagin. L'approche choisie dépend des organes qui font saillie, de votre anatomie et de vos objectifs (par exemple, si vous souhaitez conserver ou retirer l'utérus).

Les réparations vaginales avec les tissus natifs (par exemple, réparation antérieure/postérieure, suspension utérosacrée ou sacro-épineuse) durent environ 60 à 150 minutes. La sacrocolpopexie laparoscopique ou robot-assistée, ou l'hystéropexie avec conservation de l'utérus, dure environ 120 à 240 minutes. Prévoyez des heures supplémentaires au centre pour l'admission, l'anesthésie et la récupération. Certains cas rentrent chez eux le jour même; d'autres restent pour la nuit.
Enregistrement et planification
Anesthésie
Positionnement et préparation
Accès
Correction du problème (exemples)
Rinçage et vérification
Fermeture
Réveil et consignes

Chacun guérit différemment – suivez le plan de votre chirurgien. Aller doucement et régulièrement donne généralement de meilleurs résultats. Certaines cliniques offrent des suivis virtuels et peuvent coordonner la physiothérapie du plancher pelvien près de chez vous.
Au Canada, les cliniques privées facturent entre 10 000 $ et 32 000 $ et plus.
Le coût de la chirurgie du prolapsus des organes pelviens varie considérablement en fonction du type (réparation tissulaire vaginale native ou sacrocolpopéxie ou hystéropexie laparoscopique/robotique), de l'ajout d'une hystérectomie ou d'une fronde, du nombre de compartiments (un ou plusieurs), de la province et du temps de salle d'opération. Demandez toujours un devis écrit et détaillé.
Choosing your surgeon/clinic is one of the main benefits of pursuing private surgery—here's how to choose wisely.
Expérience et volume d'interventions
Qualifications et formation
Technique et outils
Résultats et sécurité
Indications et alternatives
Imagerie et planification
Accréditation de l'établissement
Intégration de la réadaptation
La transparence des prix
La chirurgie du prolapsus des organes pelviens vise à soulever et à soutenir les organes qui sont descendus dans le vagin afin d'améliorer les symptômes de protubérance et de pression.
Si votre prolapsus affecte clairement votre qualité de vie et que les options conservatrices ne suffisent pas, la chirurgie peut offrir un soutien plus durable. Un urogynécologue ou un chirurgien spécialisé dans le prolapsus des organes pelviens (POP) pourra adapter la procédure à votre anatomie et à vos objectifs.
Non, aucune référence n'est requise pour une chirurgie privée du prolapsus des organes pelviens au Canada. Vous pouvez prendre rendez-vous directement pour une consultation avec un urogynécologue, qui examinera vos options et les diagnostics nécessaires.
Les instructions de votre chirurgien sont prioritaires — suivez son plan s'il diffère.
Votre risque personnel dépend de votre état de santé, de votre anatomie, des organes touchés, de la procédure exacte (réparation tissulaire native, suspension sacro-épineuse/utérosacrée, sacrocolpoplastie/hystéropexie), de l'utilisation ou non d'une mèche, du type d'anesthésie et de la rigueur avec laquelle vous suivez les soins postopératoires. Discutez de vos propres risques avec votre chirurgien.
La chirurgie du prolapsus des organes pelviens est généralement sûre et efficace lorsqu'elle est pratiquée par des mains expérimentées. La plupart des effets secondaires sont légers et temporaires. Les complications graves sont rares, et votre chirurgien adaptera le plan pour minimiser les risques en fonction de votre anatomie et de vos objectifs.
Votre situation dépend des organes qui sont prolabés, de l'ampleur de vos symptômes (sensation de boule/pression, fuites, difficultés à uriner/déféquer), de votre examen (POP-Q) et de l'efficacité des options non chirurgicales (pessaire, physiothérapie du plancher pelvien, stratégies intestinales/vésicales). Discutez de votre situation spécifique avec votre chirurgien.
Symptômes et limitations progressifs
Problèmes de vessie et d'intestin
Irritation de la peau et des tissus
Impact sur la qualité de vie.
Problème plus difficile à gérer ultérieurement
Limites du pessaire
Inconvénients liés aux médicaments
Si le prolapsus perturbe clairement votre vie ou cause des problèmes de vessie ou d'intestin, une chirurgie opportune peut restaurer le soutien et réduire les complications. Si les symptômes sont légers et stables, un plan non chirurgical surveillé (pessaire + physiothérapie) peut être sûr; assurez-vous simplement de faire des suivis réguliers et de surveiller les changements.
Si vous avez encore des questions, n'hésitez pas à nous contacter directement.

Parcourez les urogynécologues agréés partout au Canada. Comparez les prix, les qualifications et les emplacements.
PARCOURIR LES CHIRURGIENS

Urogynécologue possédant 30 ans d'expérience en leadership clinique et médical, et reconnu comme un chirurgien hautement expérimenté ayant enseigné la chirurgie urogynécologique à des résidents et des boursiers.


Urologue de premier plan spécialisée en médecine pelvienne féminine et chirurgie reconstructive. Ses domaines d'expertise comprennent le prolapsus des organes pelviens, l'incontinence urinaire (masculine et féminine), les troubles mictionnels et l'HBP.